わかりやすい医学教室
肺炎球菌ワクチンについて
今回は、肺炎球菌ワクチンについてお話ししたいと思います。私の専門は呼吸器内科ですので、成人対象のワクチンについてのお話です。
2012.7 らいふNo54
呼吸器科 河井 康孝
肺炎とは
肺炎とは、主に細菌やウイルスなどの病原微生物が肺に感染し炎症を起こす病気で、2011年における我が国の死亡率の病院別割合の中で悪性新生物(癌)・心臓疾患に次ぐ第3位を占める病気です。様々な菌やウイルスが原因となりますが、肺炎球菌は、顕微鏡で見ると多くは文字通りの球形で、2個連なった形態をとることが多く(図1)、全肺炎の原因微生物の20~30%を占めるとされています(図2)。65歳を境に徐々に死亡率が増加し、特に慢性疾患を抱えている方や体が弱った方ではリスクが高くなります。また、インフルエンザに感染した方が亡くなる原因として、細菌性肺炎の続発が多くみられます。
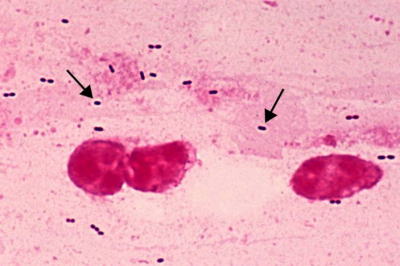
図1 肺炎球菌(喀痰の塗沫標本、日本病理学会ホームページより)
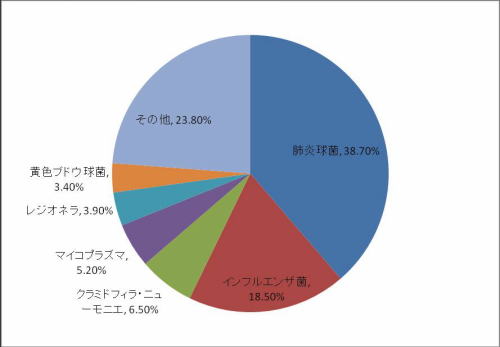
図2 市中肺炎の原因菌の割合
(日本呼吸器学会呼吸器感染症に関するガイドライン作成員会編成人市中肺炎診療ガイドラインより改変)
肺炎球菌に対するワクチン
肺炎球菌に対するワクチンは、日本では1988年に65歳以上の高齢者を対象にはじめて認可されました。肺炎球菌ワクチンとは、正式名称を23価肺炎球菌莢(きょう)膜(まく)多糖体型ワクチン(以下、PPV‐23)といいます。肺炎球菌は、その表面を覆う莢(きょう)膜(まく)の型によって90以上の種類に分けられるのですが、「23価」とは、そのうち23種類に対応するワクチンという意味です。「たった23種類?」と思われるかもしれませんが、この23種類で成人の肺炎球菌感染者の80%を占めるとされているのです。
この菌は小児では重篤な髄膜炎などを引き起こすことがあり、小児用の肺炎球菌ワクチン(7価肺炎球菌蛋白結合型ワクチンといいます)が別にあります(これについては小児科の領域になりますのでこれ以上は触れません)。
米国疾病予防管理センター(CDC/ACIP)は、「65歳以上の高齢者、65歳未満の易感染者(脾機能不全、心・呼吸器の慢性疾患、糖尿病、腎不全、アルコール依存症、慢性肝障害、脳脊髄液漏、その他HIV感染や白血病などの免疫不全者)を肺炎による死亡のリスクが高い群として、このPPV‐23の接種を推奨しています。PPV‐23は接種後5年間有効とされていますが、徐々に血中の抗体濃度は低下します。以前は、再接種により強い局所反応(接種部位の疼痛・紅斑・硬結など)が出るとされ、再接種は禁止されていました。しかし米国での研究で4年以上あければ大きな問題はないことが確認され、現在は日本でも5年が経過した場合は再接種が可能となっています。接種による副反応は一般に発熱・注射部位の疼痛・発赤・腫脹がありますが、生命に影響するような重篤な副作用はほとんど報告されていません。
PPV‐23
さて、このPPV‐23ですが、実は肺炎自体の発症予防に関しては必ずしも効果が立証されていません。これまでの研究でわかっていることは、(肺炎球菌による)肺炎の「重症化」およびそれによる「死亡の可能性」を低下させる、ということです(インフルエンザワクチンの定期接種を受けた高齢者については、75歳以上の方に限って肺炎発症およびそれによる入院頻度が減少したとの研究もあります)。しかも、その調査対象の多くは慢性肺疾患患者さんであったり、施設に入所されている高齢者であったり、というものが多く、問題なく日常生活を送っている方に対しての予防効果は、まだ議論が分かれるところなのです。
つまり、PPV‐23は、現時点では「肺炎にならないようにするワクチン」とはいえません。しかも、PPV‐23は現在、厚生労働省による予防接種法の対象疾患とはなっておらず、任意接種のため接種にかかる費用は全額負担となります(当院では、1回の接種で6360円の負担となります)。そのためか、2010年現在の接種率は米国の65%に比し、我が国は10%未満と低い割合にとどまっています。
このようなことから、我々としては、普段から当院に通院されている慢性疾患の高齢者の方を中心に、接種をお勧めしているのが現状です。前述したような「肺炎球菌のワクチンの特徴・限界」を十分踏まえたうえで、検討していただければと思います。
もっと詳しく知りたいという方は、お気軽に当科までご相談ください。




