わかりやすい医学教室
白内障について
2017.4 らいふNo73
眼科 栗山 周子
白内障とは
皆さんは白内障をご存知でしょうか。最近ではテレビやインターネットなどのメディアでたくさん取り上げられていますので、名前くらいは聞いたことがあるという方が多いと思います。また、眼科の手術をおこなっている病院ではたいてい白内障手術はおこなわれていますし、ご家族で手術を受けたという方もいらっしゃるでしょう。
しかし、白内障とはどういうものかと訊かれたら、はっきりと分かる人は意外と少ないのも事実です。今回はそんな身近ではありますが、意外と知られていない白内障についてお話ししたいと思います。
白内障とは簡単に説明すると、虹彩(クロメ)の真後ろにある、水晶体という目の中の小さなレンズ状の組織が濁ってくる状態です(図1)。
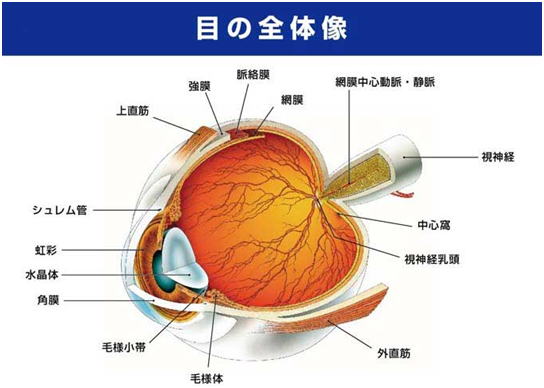
水晶体は何のための組織かというと、目の中にピントを合わせるためのレンズのような役割を果たす組織です。
もう少し詳しく説明すると、目の奥、いわゆる眼底には網膜という薄い神経細胞の膜があり、その中心に黄斑部という直径1ミリほどの中に神経細胞が密集している部位があります。水晶体はこの黄斑部にピントを合わせるためのレンズの一つです。(実はレンズはもう一枚あり、角膜がそれに当たります)
白内障は一部を除いて、ほとんどが老化現象によって起こります。60歳以上の方であれば程度の差こそあれ、ほぼ全員が白内障になっていると言っても過言ではありません。ただ、進行には個人差もありますし、個人の中でも左右差があったりします。
また、糖尿病やアトピー性皮膚炎などの持病がある人、目を怪我したことのある人では10代、20代でも急激に白内障が進行することがあります。
白内障の症状
白内障の症状は「これだったら絶対に白内障!」というような特徴的なものはありません。あえて例えるなら、カメラのレンズが曇った状態で写真を撮ったらピンボケになってしまうような状態です。
初期の頃は眩しさだったり、逆に暗い感じやかすむ等様々な自覚症状があります。また、白内障で近視が進むこともあります。
白内障が進行すると視力が低下しますが、初期には眼鏡である程度矯正できたのが進行してくると眼鏡をかけても視力が出ない状態になります。
眼鏡をかけても視力が出ない状態になると、運転免許の更新ができなくなったり、新聞が読めなくなったり、日常生活に支障をきたすようになります。
白内障の治療
白内障は世界的に見ると失明の原因の1位ですが、日本のような医療制度の整った国では失明することはほとんどありません。社会的な失明(眼鏡をかけた視力が0.01未満)になっても、網膜に異常がなければ、治療によって視力の改善が期待できる疾患です。
白内障の根本的な治療は手術になります。眼科の処方薬には多少の進行を抑制するといわれるものもありますが、現状では白内障の進行を止めたり、白内障そのものを改善する治療薬はありません。
手術はほとんどの場合、局所麻酔(点眼麻酔、テノン嚢下麻酔など)でおこなわれます。また、病院によっては日帰りでおこなっているところもあります。
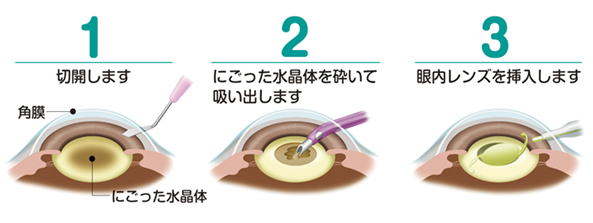
手術の一般的な流れは以下の通りです
- 麻酔
- 切開(目の中に機器を入れるための入り口を作る)(図2の1)
- 超音波による水晶体乳化吸引(図2の2)
- 眼内レンズ挿入(図2の3)
- 創部の閉鎖
手術の詳細は病院によって多少異なってくるため、主治医の先生に訊ねてみるのが一番いいでしょう。
手術をいつするか、というのは我々眼科医の中でも決まった基準はありません。患者さんご本人が不便を感じたら(「免許の更新ができない」、「仕事や家事に差し支える」など)受けていただくのが一番いいと思われます。しかし、あまり高齢になってから手術を受けると、白内障そのものも非常に硬くなり、目の中の組織も脆くなりますから合併症の危険性が高くなってしまいます。
みなさんが一番気になるのは手術後の見え方だと思います。
手術の時に使用する眼内レンズには眼鏡やコンタクトレンズのように度数が入っています。また、病院によっては乱視用のレンズや遠近両用のレンズを扱っているところもありますが、手術後に眼鏡が全く要らなくなる訳ではありません。多くの場合、手術後は眼鏡による微調整でより快適な見え方になります。
遠近両用の眼内レンズは保険外治療になりますので、扱っている病院は非常に少なく、また手術は全て自費になります。
白内障手術は非常に成績の良い手術の一つですが、残念ながら手術に絶対はありません。感染症や術中の水晶体の落下、非常にまれですが駆逐性出血などの合併症が生じることもあります。もちろん術前には色々な検査をして、様々な合併症の危険性を予測し合併症に備えるのですが、それでも予期せぬ合併症が起こってしまうことがあります。
また、合併症が起きなかった場合でも、もともと加齢黄斑変性や糖尿病網膜症などの網膜疾患、強度の近視、弱視、緑内障などがある場合には必ずしも術後の視力が改善するとは限らないので、手術を受ける前に主治医とよく相談し、納得した上で手術を受けることをお勧めいたします。




